Прежде, чем углубляться в исследования исходов долгого потужного периода, необходимо разобраться в том, какие в современном акушерстве приняты нормы для второго периода родов.
ВОЗ называет второй стадией родов время между полным раскрытием шейки матки и рождением ребенка, в это время мама испытывает непреодолимое желание тужиться благодаря экспульсивным маточным сокращениям (1). Согласно ВОЗ, длительность потужного периода отличается у разных женщин и может составлять до 3 часов в первых родах и до 2 часов — в повторных.
Что касается российских протоколов, то в 2021 году и тут произошли изменения. Если в предыдущей редакции клинических рекомендаций на вторую стадию отводили до 2,9 часа у первородящих мам и до 1,1 часа у повторнородящих (при ЭА — до 3 часов и более 2 часов соответственно), то в современной версии каждой категории мам дали дополнительное время (2, 3):
Продолжительность второго периода при первых родах обычно не более 3 часов, при повторных — не более 2 часов. Продолжительность второго периода может увеличиться еще на 1 час при эпидуральной анальгезии и составлять 4 часа у первородящих и 3 часа у повторнородящих пациенток.
Таким образом, российские протоколы были пересмотрены согласно новым нормам, установленным в большинстве стран после выхода в 2014 году документа «Safe prevention of the primary cesarean delivery», подготовленного ACOG совместно с SMFM (4). Этот документ предлагает диагностировать слабость родовой деятельности во втором периоде родов после окончания таких временных интервалов:
После 4 и более часов потуг у первородящих женщин с эпидуральной анестезией, после 3 и более часов потуг у первородящих женщин без ЭА; и после 3 и 2 и более часов у повторнородящих женщин с ЭА и без нее соответственно.
Новые нормы появились не с потолка — к 2014 году было накоплено достаточно данных о том, что при использовании эпидуральной анестезии длительность второго периода родов увеличивается как у первородящих, так и у опытных мам (5), а также о том, что для снижения количества первичных кесаревых сечений следует более внимательно подходить ко всем показаниям, по которым оно выполняется. В вебинаре, посвященном слабости родовой деятельности, я рассказывала, как меняются показатели частоты КС в случае, если медперсонал начинает соблюдать новые протоколы относительно первой стадии родов — он доступен к покупке в записи вместе со всеми текстовыми материалами и инфографикой (вот ссылка).
Как и в случае с временными нормами для раскрытия шейки матки в первом периоде родов, необходимо четко понимать, как меняются исходы для матери и ребенка в случае более долгого потужного периода. В последние годы было опубликовано несколько важных работ по этой теме, включая мета-анализы и систематические обзоры.
Ученые из Греции в 2020 году опубликовали мета-анализ 13 наблюдательных исследований (337 845 женщин), в котором сосредоточились на материнских и младенческих исходах длительного второго периода родов (6). Исследования, включенные в этот мета-анализ, по-разному определяли долгий потужной период для разных женщин, но в большинстве случаев первородящим мамам давали до 3 часов, повторнородящим — до двух часов. При оценке влияния того, как ведение родов влияло на частоту долгого потужного периода, авторы обнаружили, что индукция родов не влияла на вероятность затяжных потуг, однако окситоцин и эпидуральная анестезия чаще применялись среди женщин с долгим вторым периодом родов. В этих случаях реже происходили самопроизвольные роды (по сравнению с женщинами с нормальной продолжительностью второго периода) и повышались шансы на оперативные вагинальные роды и кесарево сечение. Длительная вторая стадия также сопровождалась более частым задним видом и более высокой вероятностью дистоции плечиков.
В отношении материнских исходов, долгий потужной период был связан с более высокой вероятностью хориоамнионита, эндометрита, послеродовой лихорадки и акушерского повреждения анального сфинктера. Вероятность послеродового кровотечения также была увеличена, хотя его определения различались в разных работах. В отношении младенческих исходов были показаны такие результаты: при долгих потугах была выше потребность в госпитализации малыша в отделение реанимации новорожденных, а также риск развития неонатального сепсиса. При этом частота перинатальной смертности была сопоставима у двух групп — с долгой и нормальной продолжительностью потужного периода.
Авторы приходят к выводу, что долгий потужной период ассоциирован с повышенным риском неблагоприятных исходов для матери и ребенка, и чаще встречается среди мам, у которых в родах применялись окситоцин и эпидуральная анестезия.
Авторы другой работы, также опубликованной в 2020 году, сосредоточились на краткосрочных младенческих исходах в родах с долгим потужным периодом (7). В этот мета-анализ авторы включили 13 работ из Канады, США, Китая, Швеции и Испании, размеры выборок в них варьировались от 307 человек до 121 490. Всего в мета-анализ вошли данные о 268 624 женщинах. Семь из 13 исследований определяли долгий потужной период как более 4 часов для первородящих мам и более 3 часов для опытных мам.
Авторы представили результаты отдельно для первородящих и опытных мам.
Для первородящих они обнаружили, что низкие баллы по шкале Апгар (менее 7 баллов) чаще встречаются, если потужной период длится дольше 4 часов, в сравнении с 4 часами и менее (ОШ=1,65). Кроме того, дети, чьи мамы тужились дольше 4 часов, чаще попадали в реанимацию новорожденных (ОШ=1,63) и у них чаще развивался неонатальный сепсис (ОШ=1,57). Показатели другой заболеваемости, включая перинатальную смертность, не различались.
Для повторнородящих мам авторы опубликовали такие результаты:
Низкие баллы по шкале Апгар (менее 7 баллов) чаще встречались, если потужной период длился дольше 3 часов, в сравнении с 3 часами и менее (ОШ=3,67). Кроме того, дети, чьи мамы тужились дольше 3 часов, чаще попадали в реанимацию новорожденных (ОШ=2,41). Показатели другой заболеваемости, включая перинатальную смертность, либо не различались, либо не учитывались.
Авторы считают, что эти потенциальные риски, связанные с удлинением второго периода родов как у нерожавших, так и у повторнородящих женщин, должны послужить стимулом для всех специалистов в родовспоможении, с тем, чтобы улучшить наблюдение за теми женщинами, потужной период у которых продолжается дольше общепринятых норм.
Вопрос о том, как именно действовать в случае долгих потуг, остается открытым — части женщин выполняют операцию кесарева сечения, у других применяют вакуум-экстракцию или щипцы, и в некоторых случаях дают дополнительное время для потуг.
Что происходит, если ждать дольше?
Некоторые ответы на этот вопрос искали авторы из Израиля (8): они проанализировали все данные о родах, прошедших в одном медицинском центре Иерусалима в период с 2003 по 2015 год, и отобрали те из них, в которых применялась эпидуральная анестезия у первородящих мам (19 111 женщин). У 13,1% из них второй период длился дольше 3 часов, и у этих женщин были выше показатели ПРК, низких баллов по Апгар и ацидоза у детей. На рисунках ниже показаны частоты различных осложнений в зависимости от длительности потужного периода (с 15-минутным шагом, начиная с 60 минут). Осложнения встречаются во всех временных интервалах, но их частота заметно возрастает после 3-часовой отметки.
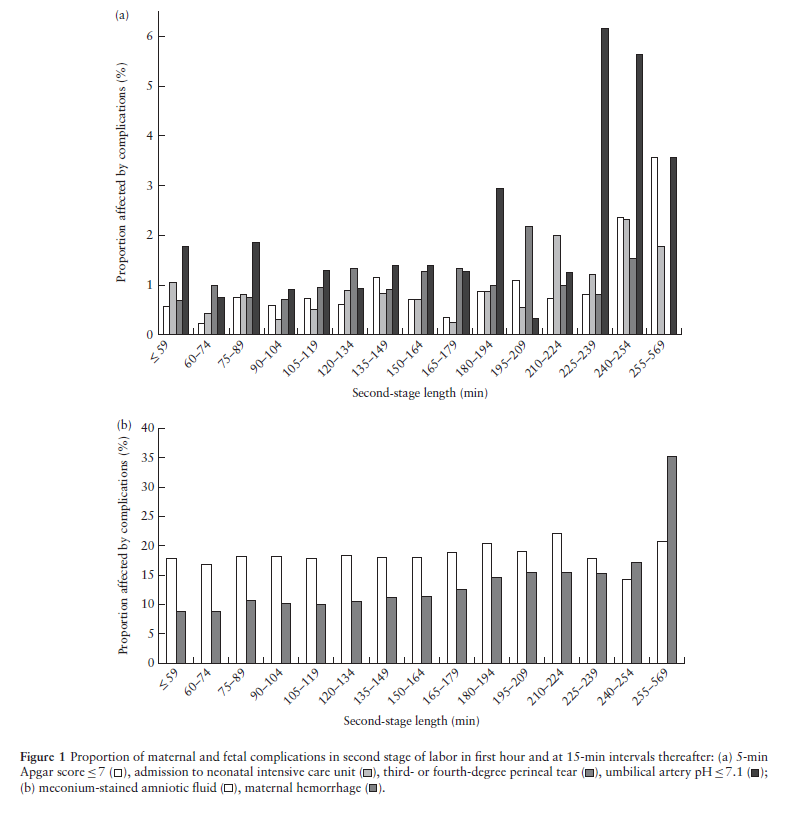
Авторы предостерегают от того, чтобы ориентироваться только на принятые протоколы при ведении второго периода родов. Возможны разные ситуации по обе стороны от принятых временных рамок: серьезные осложнения для мамы и/или младенца могут возникать до того, как будет достигнуто пороговое значение длительности потуг, но бывает и наоборот — и мама, и ребенок могут хорошо переносить роды несмотря на их продолжительность, и тогда разумнее будет дать им дополнительное время на потуги.
Второй период: возможные тактики ведения
Наиболее полное рассмотрение возможных тактик ведения долгого потужного периода с обсуждением научных данных по каждому варианту я нашла в статье «Evidence-based management of the second stage of labor», опубликованной в 2020 году (9). Авторы подробно рассматривают особенности и научные данные для каждого типа потуг (немедленные/отложенные/управляемые/самопроизвольные), поз для потуг, непрерывной поддержки, ручного поворота, оперативных родов и т. д. Они также предлагают такой алгоритм ведения второго периода родов и оценки рисков для матери и ребенка:
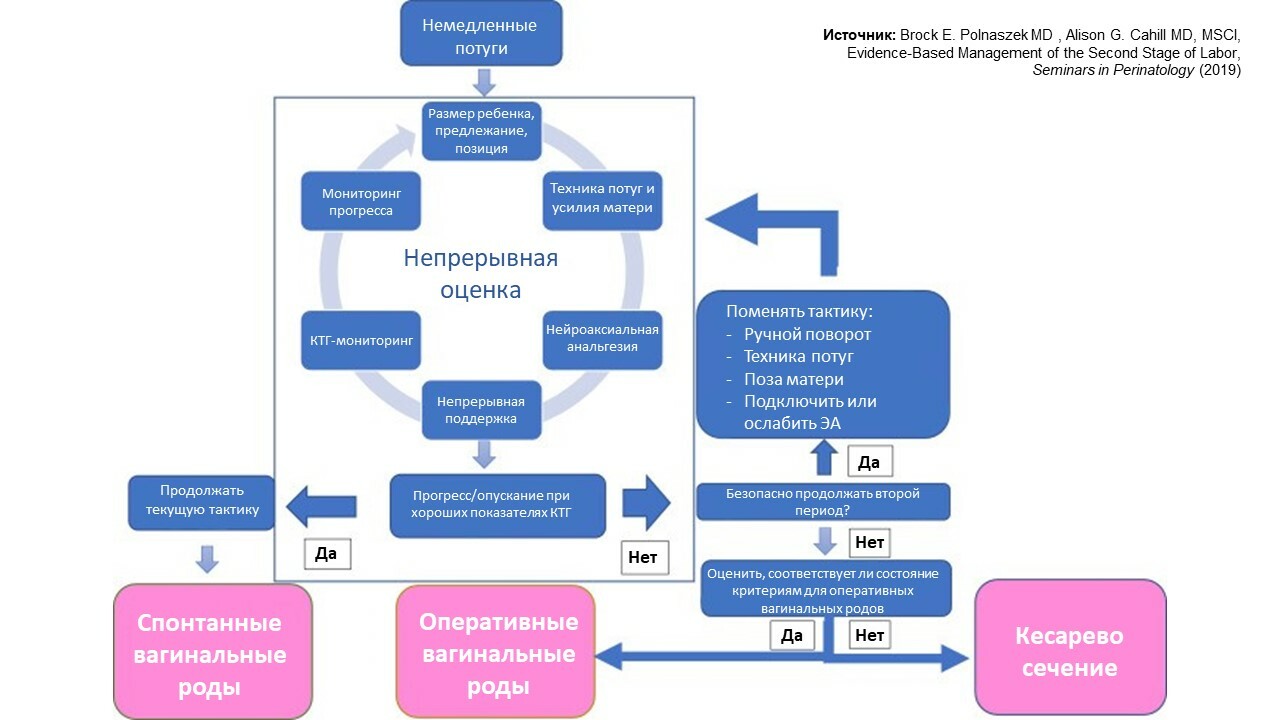
В потужном периоде они предлагают оценивать размер, положение и позицию ребенка в тазу; материнские усилия и технику потуг; принимать во внимание наличие нейроаксиальной анестезии или непрерывной поддержки от партнера/доулы; оценивать данные КТГ-мониторинга и показатели прогресса родов. Если они прогрессируют, и малыш постепенно опускается, можно продолжать выбранную тактику дальше до рождения малыша. Если же роды не прогрессируют или малыш не опускается, и можно корректировать тактику ведения (если продолжать тужиться — безопасно) — использовать ручной поворот ребенка, менять положения мамы или технику для потуг, добавить или наоборот отключить ЭА. После этого снова стоит оценить все показатели, описанные выше. В случае, если необходимо закончить вторую стадию родов, можно выбрать либо оперативные вагинальные роды (если женщина подходит под критерии), либо проведение кесарева сечения.
Пенни Симкин в своей книге «The labor progress handbook: early interventions to prevent and treat dystocia» рассказывает о том (10), что у второго периода родов тоже может быть латентная фаза, когда схватки затихают. Она предлагает два объяснения такому затишью:
- первая гипотеза говорит о том, что после полного открытия шейки матки головка ребенка начинает опускаться ниже и матка больше не охватывает тело малыша так плотно, как раньше (ведь головка составляет примерно 25−30% от тела малыша). Матке требуется время на то, чтобы мышечные волокна перестроились, ее объем снова уменьшился, и она снова могла плотно обнять тело ребенка, и выталкивать его своими сокращениями. Пока происходит такая перестройка мышечных волокон и объема в матке, снаружи мы можем наблюдать «латентную фазу второго периода родов»
- вторая гипотеза утверждает, что сами схватки никуда не пропадают, они по-прежнему есть и их можно увидеть на КТГ, но они могут быть слабыми, и мама их может не замечать. В этот период происходит ротация головки, ее вставление и опускание. Шейка матки в этот момент как бы перестраивается вокруг головки малыша. Спустя некоторое время мама чувствует непроизвольные потуги — когда головка малыша опускается на позицию +1 в тазу, поворачивается в положение затылком вперед и когда сила маточных сокращений превышает 30 мм рт.ст.
Если такая латентная фаза продолжается дольше 20−30 минут, акушерка или врач могут выбрать дальнейшую тактику: продолжать ждать и наблюдать за состоянием мамы и малыша, либо форсировать схватки разными способами и управлять потугами. Среди способов усилить схватки Пенни перечисляет следующие:
- поменять положение матери (сидя в кровати или на унитазе)
- пробовать ходить или сидеть на корточках
- предложить «пробные» потуги, когда мама задерживает дыхание и пробует тужиться
- использовать акупрессуру или стимуляцию сосков.
Часто для второй стадии родов используют технику с задержкой дыхания и натуживанием, когда мама, находясь в литотомической позиции поднимает ноги вверх, глубоко вдыхает, затем задерживает дыхание и затем тужится как минимум 10 сек. К каким физиологическим эффектам это приводит? Снижается артериальное давление, происходит застой крови в периферических сосудах в руках, голове, лице, ногах. Снижается уровень кислорода в крови, уменьшается кровоток в плаценте, уровень углекислого газа наоборот возрастает — мама может начать «хватать ртом воздух». Мелкие сосуды могут повреждаться, что приводит к петехиальным кровоизлияниям (чаще всего на веках, лице, шее). Быстрое растяжение тканей вагинального канала может приводить к травмам и возможному стрессовому недержанию мочи. Кроме того, такая техника потуг может приводить к усталости матери, развитию ацидоза и более долгому второму периоду родов (11, 12). Кроме того, задержка дыхания с натуживанием может неблагоприятно влиять и на малыша — изменения на КТГ, признаки компрессии плода, сниженная концентрация кислорода в крови мамы и снижение ее давления могут вызывать гипоксию и ацидоз у малыша. Обычно здоровые доношенные дети легко справляются с этими изменениями, но у недоношенных или маловесных детей могут приводить к дистрессу. Согласно исследованиям, такая техника потуг не приводит к улучшению неонатальных исходов (13).
Те мамы, которые тужатся спонтанно, без специальных указаний со стороны медика (о том, как задерживать дыхание и сколько времени тужиться), чаще делают это в разных позах, реже задерживают дыхание, и могут использовать звук (стоны, рычание) во время потуг. Постепенно потуги становятся все более сильными, непроизвольными и неконтролируемыми, интервал между ними уменьшается, и малыш продвигается по родовым путям.
Что может помочь, когда вторая стадия затянулась?
Смена положения
Во время потуг свобода в выборе позы может помочь прогрессу так же, как и во время первой стадии родов. Благодаря смене положения мамы, меняется и положение тазовых костей, мышцы промежности могут стать более расслабленными и податливыми, предоставляя головке малыша мягкую опору в его движениях (сгибание головки, поворот, разгибание головки и т. д.). Во втором периоде родов можно использовать горизонтальные положения (лежа на спине или на боку), позу на корточках или четвереньках, позы стоя или сидя на стульчике/унитазе, и асимметричные варианты любых поз.
Стимуляция сосков
При стимуляции сосков происходит выделение гормона окситоцина, который управляет маточными сокращениями. В случае долгого потужного периода стимуляция сосков может способствовать усилению схваток и потуг, что поможет прогрессу в опускании малыша и его продвижению по родовым путям.
Работа с дискомфортными ощущениями
Боль может быть спутником не только схваток в первом периоде родов, но и потуг — особенно, если малыш находится в неоптимальном положении (например, в заднем виде). Техники, которые помогают маме проживать каждую потугу и справляться с ощущениями, будут помогать и прогрессу второй стадии. Это может быть:
- акупрессура (точка Ho-Ku на кисти или Spleen 6 на ноге)
- контрдавление
- теплые или холодные компрессы
- давление на колени (когда мама сидит, упершись спиной и тазом в спинку стула, например)
- душ или ванна
Эмоциональная поддержка
В некоторых случаях мамам требуется чуть больше эмоциональной поддержки, чем обычно. Это случается, если заметны признаки эмоциональной усталости, или признаки, что мама не справляется с тем, что происходит с ней и ее телом во втором периоде родов. Слезы, мольбы о помощи, слова о страхах, просьбы «поскорее достать ребенка» или «отключить» ее, сомкнутые ноги, неспособность следовать инструкциям от медика — признаки эмоциональной нестабильности в потужном периоде. При этом стоны во время потуг, рычание, дыхание с задержкой или смена положения на то, которое ощущается более подходящим — варианты нормального поведения при рождении ребенка.
Какая поддержка может помогать в этот период?
- Обратите внимание на потребности женщины, узнайте, что с ней сейчас происходит, что она чувствует или чего боится. Дайте место ее переживаниям, разделите с ней ее страхи, будьте рядом на всем протяжении родов, давая ей ощущение эмоциональной опоры и признания ее чувств.
- Поделитесь с ней информацией о том, что происходит. Если мама напугана интенсивностью ощущений при опускании ребенка и во время каждой потуги — расскажите о том, как именно малыш проходит этот путь, какие движения он совершает, чтобы родиться, и какие еще ощущения могут появиться у мамы (распирание, жжение, потребность в дефекации и т. д.). Если она стыдится возможного появления стула — расскажите, что это нормальная часть родов, которая свидетельствует о том, что малыш продвигается, а также заверьте в том, что все выделени быстро вытрут салфеткой. Если она боится возможного разрыва промежности, расскажите о разных способах проживания потуг и предложите ей одну или две следующие потуги не задерживать дыхание, а мягко выдыхать, как будто через трубочку для коктейля. Или предложите визуализировать ткани промежности как мягкие и податливые, которые легко выпускают малыша, растягиваясь до нужного размера.
- Если состояние малыша позволяет, то сделайте паузу и дайте маме немного отдохнуть и адаптироваться к происходящему. Будьте рядом, поддерживайте ее все это время
- Предложите ей расслаблять промежность между схватками, позволить тканям промежности выбухать наружу при расслаблении (техника sploosh из Birthwork). Использование теплых компрессов на промежность может помочь достичь этого расслабления.
Минимально инвазивные методы облегчения боли
Когда прогрессу родов не помогают немедицинские методы, врач или акушерка могут пробовать минимально инвазивные методы для облегчения боли, и только в случае их неэффективности переходить к таким вариантам, как введение окситоцина, наложение вакуума или щипцов, или проведение кесарева сечения. К минимально инвазивным методам относятся акупунктура, инъекции стерильной воды и применение оксида азота.
Оперативные вагинальные роды и кесарево сечение
В исследовании 2016 года изучали исходы для детей, которые родились в результате долгого потужного периода, и сравнивали между собой тех, кто родились в результате КС и тех, для чьих родов использовали вакуум-экстракцию (14). Авторы рассматривали исходы 3449 родов, осложнившихся долгим потужным периодом (более трех часов для первородящих мам с регионарной анестезией, более двух часов для первородящих мам без анестезии и повторнородящих с регионарной анестезией, и более часа для опытных мам без анестезии) — 89,7% этих женщин была проведена вакуум-экстракция, а оставшимся 10,3% выполнено кесарево сечение. У детей, родившихся в результате КС, была выше частота низких баллов по шкале Апгар (менее 7 на пятой минуте), переводов в реанимацию, асфиксии и композитных тяжелых исходов (Композитные тяжелые исходы включали один или более из следующих исходов: баллы по Апгар менее 7 на пятой минуте, pH пуповинной крови менее 7,05, переводы в реанимацию, асфиксию, судороги, геморрагическую ишемическую энцефалопатию, РДС, неонатальный сепсис, необходимость в вентиляции легких или проведении СЛР, неонатальную смертность).
В свою очередь, в когорте детей, рожденных в результате вакуум-экстракции, была значительно выше частота кефалогематом и переломов ключиц.
После проведения многофакторного регрессионного анализа оказалось, что кесаревы роды после долгого потужного периода независимо связаны с более высоким риском низких баллов по шкале Апгар, переводов в реанимацию, асфиксии и композитных тяжелых исходов, а вагинальные роды с вакуум-экстракцией — с кефалогематомой.
Авторы приходят к выводу, что для женщин с долгим потужным периодом инструментальные вагинальные роды с вакуум-экстракцией оказываются более предпочтительным вариантом, поскольку сопряжены с меньшими рисками для здоровья детей. Это хорошо соотносится с данными другой работы (15), авторы которой опрашивали женщин через 1 день и через полгода после КС и вакуум-экстракции, и интересовались у них, какой вариант родов они бы порекомендовали подругам в случае долгого потужного периода, основываясь на своем личном опыте и ощущениях. Большинство мам в обеих группах выбирали вакуум-экстракцию, и главными аргументами были меньший уровень боли, более короткий период восстановления, отсутствие хирургического вмешательства и относительная безопасность вакуум-экстракции.
Источники:
- World Health Organization. (2018). WHO recommendations on intrapartum care for a positive childbirth experience. World Health Organization
- Клинические рекомендации «Оказание медицинской помощи при одноплодных родах в затылочном предлежании (без осложнений) и в послеродовом периоде», 2014
- Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)», 2021.
- American College of Obstetricians and Gynecologists (College); Society for Maternal-Fetal Medicine, Caughey AB, Cahill AG, Guise JM, Rouse DJ. Safe prevention of the primary cesarean delivery. Am J Obstet Gynecol. 2014 Mar;210(3):179−93.
- Spong, C. Y., Berghella, V., Wenstrom, K. D., Mercer, B. M., & Saade, G. R. (2012). Preventing the first cesarean delivery: summary of a joint Eunice Kennedy Shriver national institute of child health and human development, society for maternal-fetal medicine, and American college of obstetricians and gynecologists workshop. Obstetrics and gynecology, 120(5), 1181.
- Pergialiotis, V., Bellos, I., Antsaklis, A., Papapanagiotou, A., Loutradis, D., & Daskalakis, G. (2020). Maternal and neonatal outcomes following a prolonged second stage of labor: A meta-analysis of observational studies. European Journal of Obstetrics & Gynecology and Reproductive Biology, 252, 62−69.
- Infante-Torres, N., Molina-Alarcón, M., Arias-Arias, A., Rodríguez-Almagro, J., & Hernández-Martínez, A. (2020). Relationship between prolonged second stage of labor and short-term neonatal morbidity: a systematic review and meta-analysis. International Journal of Environmental Research and Public Health, 17(21), 7762.
- Cohen, S. M., Lipschuetz, M., & Yagel, S. (2017). Is a prolonged second stage of labor too long?. Ultrasound in Obstetrics & Gynecology, 50(4), 423−426.
- Polnaszek, B. E., & Cahill, A. G. (2020, March). Evidence-based management of the second stage of labor. In Seminars in Perinatology (Vol. 44, No. 2, p. 151 213). WB Saunders.
- Simkin, P., Hanson, L., & Ancheta, R. (2016). The labor progress handbook: early interventions to prevent and treat dystocia. John Wiley & Sons.
- Roberts, J., & Hanson, L. (2007). Best practices in second stage labor care: Maternal bearing down and positioning. Journal of Midwifery & Women’s Health, 52(3), 238−245.
- Bloom, S. L., Casey, B. M., Schaffer, J. I., McIntire, D. D., & Leveno, K. J. (2006). A randomized trial of coached versus uncoached maternal pushing during the second stage of labor. American journal of obstetrics and gynecology, 194(1), 10−13.
- Simpson, K. R., & James, D. C. (2005). Effects of immediate versus delayed pushing during second-stage labor on fetal well-being: a randomized clinical trial. Nursing research, 54(3), 149−157.
- Anat Shmueli MD, Lina Salman MD, Eran Ashwal MD, Liran Hiersch MD, Rinat Gabbay-Benziv MD, Yariv Yogev MD & Amir Aviram MD (2016): Perinatal outcomes of vacuum assisted versus cesarean deliveries for prolonged second stage of delivery at term, The Journal of Maternal-Fetal & Neonatal Medicine.
- Nolens, B., van den Akker, T., Lule, J., Twinomuhangi, S., van Roosmalen, J., & Byamugisha, J. (2019). Women’s recommendations: vacuum extraction or caesarean section for prolonged second stage of labour, a prospective cohort study in Uganda. Tropical Medicine & International Health, 24(5), 553−562.
